Produkt i jego jakość w systemie opieki zdrowotnej
1. Charakterystyka produktu oferowanego przez organizacje nonprofit
Rezultaty
działalności organizacji nonprofit są nad wyraz zróżnicowane. Podejmują
działalność ukierunkowaną na ocalenie ssaków morskich czy lasów
tropikalnych do zbawienia dusz. Propagują wzorce zachowań konsumentów począwszy
od zakazu noszenia broni do zakazu aborcji. Jednak większość z nich
zainteresowana jest świadczeniami z dziedziny ochrony zdrowia, szkolnictwa wyższego,
sztuk pięknych czy przedstawień teatralnych. Cześć z nich, w ramach
prowadzonej działalności podstawowej staje się także producentem dóbr. W
ostatnim okresie coraz to większa liczba organizacji nonprofit pojawia się na
rynku „dóbr fizycznych”, traktując to jako działalność przynoszącą
dochód (zysk). Zatem „produkt” organizacji nonprofit to termin używany zwykle do
określenia dóbr i usług oferowanych przez organizację oraz preferowane i
zalecane przez nią zachowania.
Organizacje
nonprofit muszą podjąć dwie podstawowe
decyzje: jaki produkt oferować i do którego z segmentów rynku dotrzeć. Z
tych dwóch wynikają wszystkie pozostałe decyzje dotyczące marketingu. Ceny,
dystrybucja czy komunikacja to narzędzia o charakterze pomocniczym w programie
marketingowym, a nie jego „siła napędowa”.
Wiele
organizacji nonprofit, zwłaszcza z sektora usług, postrzega swoje produkty z
zupełnie innej perspektywy niż ich potencjalni klienci. Dostawca usług
traktuje swój produkt jako bardziej ważny i znaczący niż postrzega to
konsument. Np. organizacje zajmujące się zwalczaniem raka czy chorób układu
krążenia uważają, że do zapobiegania tym chorobom koniecznym jest
higieniczny tryb życia, odpowiednia dieta i nie używanie tytoniu
i
alkoholu, natomiast dla zdecydowanej większości populacji zabiegi te są co
najmniej obojętne. To samo można powiedzieć o problemie bezpieczeństwa na
drogach. Organizacje propagują jazdę z zapiętymi pasami, natomiast duża cześć
użytkowników dróg wykazuje co najmniej obojętny, jeśli nie lekceważący
stosunek do tej sprawy. Wynika stąd, że kierownictwa organizacji nonprofit
powinny unikać myślenia o wyjątkowości swojej misji i oferowanych
produktach, bowiem w ostatecznym rozliczeniu rynek akceptuje produkt i na rynku
uwidaczniają się motywacje do jego nabycia. A przecież motywacje te najczęściej
wynikają z korzyści jakie konsumenci spodziewają się uzyskać kupując dane
dobro lub usługę.
Postępując
tym torem myślenia, produkt można
utożsamiać z zestawem korzyści jakie klient (nabywca) spodziewa się uzyskać,
inwestując nie tylko swoje pieniądze i czas, ale także częstokroć zgadzając
się na pewną dozę — być może więcej wartą niż niektóre dobra
materialne — dyskomfortu psychicznego, np. zmieniając swoje przyzwyczajenia i
upodobania.
Musimy także pamiętać o tym, że nie wszyscy, zarówno indywidualni jak i instytucjonalni klienci, szukają tych samych korzyści. Dlatego też zasadnym jest, aby poświęcić więcej czasu na rozwijanie alternatywnych wersji tego samego produktu, które można by określić jako zróżnicowaniem produktu. Na przykład muzeum sztuki obok wystaw o stałym charakterze może organizować wystawy dla grup szkolnych, lub prowadzić bibliotekę dla historyków sztuki. Placówki służby zdrowia lub pomocy społecznej mogą oferować różne programy walki z alkoholizmem — inny dla młodzieży, inny dla osób starszych, a jeszcze inny dla osób w średnim wieku zajmujących stanowiska kierownicze, posiadających jednocześnie zrozumienie i wsparcie ze strony ich rodzin.
Większość
organizacji nonprofit oferuje trzy kategorie produktów:
1)produkty
główne (podstawowe) związane z misją instytucji,
2)produkty
uzupełniające, umożliwiające w przystępny sposób konsumpcję produktu głównego,
np. filmy, wykłady, opracowania,
3)produkty
ukierunkowane na zdobywanie nowych sposobów finansowania działalności
podstawowej organizacji, np. wypożyczanie wystaw czy eksponatów lub
prowadzenie gier losowych w miejscach publicznych, których właścicielami są
inne podmioty gospodarcze.
Jak
z tego wynika, organizacja oferująca swoje produkty powinna myśleć o ich
„pakietach”, a nie rozpatrywać je w sposób indywidualny. Nie mniej jednak
istotnym dla każdej organizacji jest określenie tego produktu, który zajmie
najważniejsze miejsce w strategii marketingowej. Ocena taka powinna być
prowadzona przy zastosowaniu dwóch zasadniczych kryteriów:
•finansowego
udziału danego produktu w całości działalności organizacji oraz
•możliwości
w zakresie realizacji misji organizacji.
Należy
jednak pamiętać i o tym, że niektóre z oferowanych głównych produktów mogą
przynosić straty, bowiem misję i zasadniczy cel tych organizacji te nie
stanowi pogoń za zyskiem. Dlatego też w strategiach marketingowych musi się
znaleźć miejsce dla produktów — wprawdzie drugoplanowych, ale charakteryzujących
się większą zdolnością pozyskiwania uzupełniających źródeł
finansowania.
Bieżącej
analizie powinny być poddawane także zmiany w otoczeniu organizacji. Wymagają
one bowiem każdorazowo dostosowania zestawu oferowanych produktów. Kasety
video jako pomoce dydaktyczne z powodzeniem mogą zastąpić książki, mniejszości
narodowościowe mogą wymagać zmiany w podejściu do programów z zakresu
literatury czy historii. Otoczenie, w którym funkcjonuje organizacja może
negatywnie bądź pozytywnie reagować na oferowane produkty, akceptując je lub
całkowicie odrzucając. Także wiele istniejących produktów musi ulec
zmianie, ze względu na kres swojego rynkowego cyklu życia. Mogą być one albo
niemodne, niedochodowe, albo już nie pasować do misji organizacji. Przykładem
może być tu dokonywany postęp w medycynie, który wymógł zmiany w zakresie
działalności niektórych organizacji nonprofit. W Stanach Zjednoczonych „the
March of Dimes” zmieniła obszar swoich zainteresowań z polio na wady
wrodzone obserwowane w okresie okołoporodowym, a „American Lung Association”
z gruźlicy, która stała się chorobą mniejszości na rozedmę płuc, raka płuc
i astmę.
2. Usługa medyczna— specyficzny produkt marketingowy
2.1. Aspekt odbiorcy/konsumenta indywidualnego
Z
punktu widzenia marketingowego produkt to każdy przedmiot wymiany, cokolwiek co
może znaleźć się na rynku, zyskać uwagę, zostać nabyte, użyte lub
skonsumowane zaspokajając czyjeś pragnienie lub potrzebę. W myśl takiego ujęcia
wskazuje się, że produktami w rozumieniu marketingowym są zarówno dobra
fizyczne (samochody, telewizory, książki) jak
i
usługi (koncerty, fryzjer, opieka
medyczna), miejsca (Mazury, Hawaje, Wenecja), organizacje (Stowarzyszenie
Kardiologów) oraz idee (np. planowanie rodziny, profilaktyka zdrowotna,
lansowanie zdrowego stylu życia).
Istota
tak rozumianego produktu sprawia, że wszystkie ich formy (postaci) postrzegane
są jako swoiste „pakiety korzyści”, „pakiety użyteczności”. Ma to głęboki
sens w kontekście ekonomicznego postrzegania potrzeb, których zaspokojenie wiąże
się zawsze z określonymi wartościami użytkowymi (właściwościami)
przedmiotów, mających zdolność zaspokajania danej potrzeby.
Przedmiotem
potrzeby, z tego punktu widzenia, nie są więc produkty jako takie lecz zawarte
w nich użyteczności. Zatem optymalne zaspokojenia potrzeby w tym kontekście
polega na możliwie najlepszym „dopasowaniu” użyteczności tkwiących w
produkcie do szczegółowych wymagań streszczających się w danej potrzebie. W
świetle takiej koncepcji produktu można uznać, że usługi są także
swoistymi produktami marketingowymi, charakteryzującymi się pewnymi
specyficznymi właściwościami. Do najczęściej wymienianych należą1:
•niematerialność
(intanglibility),
•nierozdzielność
procesu produkcji i konsumpcji (inseparability),
•niejednorodność
(heterogencity),
•nietrwałość
(perishability).
Zaprezentowana
powyżej lista cech składających się na odrębność, specyfikę produktu-usługi
wymaga jednak komentarza.
Niematerialność
usług albo nienamacalność to cecha, która powoduje, że są one nieuchwytne
dla konsumenta, trudne do wyobrażenia, niekiedy nawet przekraczające możliwości
percepcji ze strony klienta finalnej postaci usługi (np. badanie tomograficzne,
złożony zabieg chirurgiczny). Niewymierność korzyści (np. z porady
finansowej lub prawnej, terapii psychologa) utrudnia często nabywcy usług wybór
firmy.
Coraz
częściej wskazuje się jednak, że w różnych typach usług możemy mieć do
czynienia z różnymi relacjami między elementami niematerialnymi i
materialnymi.
Elementy
materialne to np. technologia — komputery, aparaty i urządzenia np. medyczne,
bankomaty, automaty, ale także karta wpisu do szpitala, medykamenty, oddział w
szpitalu i jego wyposażenie. W literaturze funkcjonuje pojęcie
„industrializacji usług”, które to zjawisko szczególnie dobrze widoczne
jest w opiece medycznej, gdzie rozwój technologii w wielu dziedzinach wyznacza
coraz to nowsze standardy świadczeń i nową jakość obsługi pacjenta.
Do
elementów niematerialnych zalicza się miedzy innymi kontakt usługowy,
atmosferę środowiska, w którym świadczone są usługi, doznania, odczucia
klienta itp. Niematerialność kojarzy się zatem z tzw. właściwościami „na
wiarę”, których ocena przez konsumenta może okazać się niemożliwa,
chociażby z powodu braku kwalifikacji do prawidłowej oceny świadczonej usługi,
np. usługi medycznej, czy naprawy samochodu2. Stąd też ocena
oparta na właściwościach nienamacalnych jest dużo trudniejszą niż oparta
na właściwościach namacalnych. Wynikają z tego określone konsekwencje:
•pacjenci
przy wyborze usługodawcy kierują się w dużo większym stopniu opinią o placówce
niż reklamą,
•podstawą
percepcji jakości usługi są przede wszystkim cena i zewnętrzne — fizyczne
cechy usługodawcy (np. wygląd przychodni, zachowania personelu, logo itp.).
Ponadto
na odmienność usług jako produktów marketingowych składają się także
takie cechy jak:
•Indywidualizacja
procesu świadczenia.
Niekiedy
określa się tę cechę jako brak możliwości standaryzowania usług (nie ma
dwu identycznych czynności usługowych). Szczególnie widoczne jest to w
przypadku usług medycznych. Każdy bowiem przypadek, mimo istniejących
procedur i standardów, jest inny i uzależniony od przebiegu choroby
konkretnego pacjenta. W związku z tym musi być traktowany indywidualnie.
•Asymetria
informacyjna.
Pacjent
nie może ocenić procesu leczenia, prawidłowości diagnozy i kompetencji
lekarza, ale aktywnie w nim uczestniczy. Postrzega i ocenia usługę na
podstawie materialnych dowodów, np. wystroju izby przyjęć, wyglądu i
zachowania personelu.
•Specyficznie
pojmowane prawo własności w odniesieniu do usług, rozumiane jako swoiste
prawo do korzystania, zapewniające jedynie dostęp do danej czynności usługowej
i związanych z nią udogodnień. Stanowi to istotną różnicę pomiędzy nabytą
usługą a zakupionym dobrem materialnym.
•Klienci
stają się lojalni wobec usługodawcy jeżeli ich potrzeby zostały
w pełni zaspokojone.
Niematerialność
rodzi ponadto inne problemy marketingowe, np. usługa nie może być chroniona
patentem, nie można jej eksponować, pokazywać, co generuje określone skutki
dla promocji i reklamy usług. Z cechą niematerialności wiąże się również
trudność w ich rozróżnianiu od produktów konkurencji, ponieważ nie można
ich ze sobą porównać i stwierdzić, która usługa jest lepsza.
Nierozdzielność
— podkreśla się, że usługi na przeważającym obszarze „produkowane” są
i konsumowane w tym samym czasie, w obecności konsumenta. Zatem osoba świadcząca
usługę staje się jej częścią. Konsekwencją tego jest wystąpienie
interakcji między usługobiorcą a usługodawcą. W tej sytuacji obie strony
mają wpływ na efekt końcowy. Często sami pacjenci są zaangażowani w proces
kreowania usługi przez ścisłą współpracę z lekarzem. Polega ona na
precyzyjnym ustaleniu przez nabywcę-pacjenta dokładnych cech usługi przed jej
wykonaniem (np. chirurgii plastycznej itp.).
Niejednorodność
— te same tytularnie usługi różnią się między sobą w zależności od
wykonania, umiejętności i indywidualnych predyspozycji osób, które je świadczą,
warunków miejsca i czasu świadczenia. Poziom oferowanych usług zależy od
kompetencji usługodawcy — doświadczenia, cech osobowościowych, kondycji
psychofizycznej. Stąd też trudności sprawia standaryzacja usług i kontrola
jakości.
Nietrwałość — usługi nie mogą być tworzone na zapas, nie można ich magazynować. Przy wahaniach popytu w czasie rodzi to określone trudności. Zachowanie „ciągłości sprzedaży” wymaga spełnienia zupełnie innych warunków niż przy oferowaniu dóbr materialnych (np. w okresie epidemii)3.
2.2. Aspekt odbiorcy instytucjonalnego — Kas Chorych
Przedstawiona
powyżej koncepcja produktu w systemie opieki zdrowotnej dotyczy tej części
rynku wewnętrznego usług zdrowotnych, w której pacjent w sposób bezpośredni
wybiera sobie świadczeniodawcę określonej usługi medycznej. Należy jednak
pamiętać, że w systemie powszechnego ubezpieczenia zdrowotnego, to kasy
chorych nabywają usługi dla osób ubezpieczonych. Inaczej także definiują
one tzw. „produkt dla kas chorych”, stanowiący przedmiot zawieranych
kontraktów z dostawcami świadczeń zdrowotnych.
Produkt
zdrowotny opieki medycznej, oferowany przez zróżnicowanych dostawców świadczeń
zdrowotnych posiada „heterogeniczny” charakter.
Z
jednej strony może być nim przywrócenie pacjentowi pełnego zdrowia,
uratowanie życia czy też profilaktyka zdrowotna, z drugiej zaś tylko złagodzenie
cierpień (działalność hospicjów).
Praktycznie,
kompleksowy pomiar takiego produktu jest sprawą niezmiernie trudną do
zrealizowania, a zdaniem niektórych autorów nawet teoretycznie niewykonalną.
Stąd też podejmowane są próby zoperacjonalizowania takiej definicji do
potrzeb funkcjonującego systemu opieki zdrowotnej.
W
polskiej rzeczywistości przyjmuje się, że w sposób uzasadniony i pożyteczny
produkt opieki medycznej można określić przy użyciu wskaźników:
•liczby
świadczonych usług,
•liczby
leczonych przypadków,
•liczby
wykonanych procedur medycznych, grup diagnostycznych lub standardów postępowania
medycznego, zakończonych pomyślnie,
•innych
miar stanu zdrowia populacji.
Można
wyróżnić dwa główne podejścia do określenia istoty produktu zdrowotnego i
jego pomiaru. Pierwsze z nich bazujące na ilościowych miarach statystycznych
prowadzonej działalności, wykorzystuje miary pośrednie stanu zdrowia, a więc
wskaźniki liczbowe wykonanych usług medycznych, drugie natomiast odwołuje się
w części do miar demograficzno-epidemiologicznych, określających pośrednio
ten stan (liczby wykonanych procedur medycznych zakończonych pomyślnie,
chorobowość i zachorowalność w poszczególnych grupach ludnościowych), lub
bezpośrednio (liczba zgonów, urodzeń martwych czy standaryzowane współczynniki
zgonów).
Pierwsze
podejście aktualnie wykorzystywane jest w codziennej praktyce, a takie miary
produktu jak liczba osobodni, hospitalizowanych, porad, protez itp. stosowane są
przez świadczeniodawców — publiczne i niepubliczne zakłady opieki
zdrowotnej oraz nabywców — regionalne kasy chorych, przy konstruowaniu
kontraktów na pakiety usług zdrowotnych. Rozmiary ilościowe oraz proponowane
ceny tak określonego produktu, stanowią podstawę do prowadzenia negocjacji
pomiędzy kasą chorych a dostawcą świadczeń, mających na celu zawarcie
stosownego kontraktu. Jednak rezerwa z jaką należy traktować tak zdefiniowany
produkt jako końcowy efekt opieki ambulatoryjnej czy szpitalnej, wynika stąd,
że jest on wysokim stopniu uśredniony i zagregowany, a także wykazuje brak możliwości
rzetelnej oceny jakości takiego świadczenia. Zbyt wiele jest bowiem zmiennych
interweniujących, wpływu których do tej pory w naszej rzeczywistości nie udało
się skwantyfikować.
Podejście
drugie oceniające działalność systemu na podstawie pośrednich i bezpośrednich
miar demograficzno-epidemiologicznych, najchętniej stosowane jest przez
decydentów politycznych i władze administracji państwowej. Lepsze wskaźniki
zdrowotne społeczeństwa wykorzystywane są bowiem do udokumentowania tezy o
lepszej pracy systemu, za funkcjonowanie którego ponoszą odpowiedzialność,
co niestety najczęściej nie pokrywa się z opinią społeczną. Wprawdzie
specjaliści ekonomiki zdrowia opracowali i rozwinęli listę wskaźników
produktów medycznych od strony jakości świadczonych usług, lecz nawet ten
najbardziej znany (QALY-s Quality Adjusted Life Year) posiada, szczególnie w
naszej rzeczywistości, poważne ograniczenia do jego stosowania.
Przyjęty
model finansowania świadczeń zdrowotnych przez kasy chorych określić można
jako model pakietowo-limitowy. Pakietowość polega na zakupie usług
zdrowotnych będących szeregiem prostszych świadczeń — np. pakiet/produkt
„Hospitalizowany” zawiera cały proces diagnostyczno-terapeutyczny danego
pacjenta z określoną jednostką chorobową. Limit natomiast oznacza, że
instytucja finansująca usługę zdrowotną określa optymalną ze swojego
punktu widzenia liczbę świadczeń zakupionych w danej placówce ochrony
zdrowia dla ubezpieczonych.
Od
1999 roku w funkcjonującym systemie opieki zdrowotnej obowiązują kontrakty na
wykonywanie świadczeń zdrowotnych. Są to umowy cywilnoprawne zawierane pomiędzy
dysponentem środków finansowych — kasami chorych, a zakładami opieki
zdrowotnej — jako dostawcami świadczeń.
W
konkursie ofert na 2000 oraz 2001 rok, mimo opracowania przez Biuro Pełnomocnika
Rządu ds. wprowadzenia systemu powszechnego ubezpieczenia zdrowotnego (puz) —
„Zakresu kompetencji lekarza rodzinnego/poz”, nie udało się wprowadzić do
systemu powszechnego ubezpieczenia zdrowotnego instytucji w zakresie podstawowej
opieki zdrowotnej o jednolitym pod względem merytorycznym zakresie kompetencji.
W
ramach kontraktów na świadczenia z zakresu poz — świadczeniodawca otrzymywał
środki nie tylko na pokrycie kosztów własnej konsultacji, ale także na zakup
badań laboratoryjnych i obrazowych (nie we wszystkich kasach zakres badań
diagnostyki obrazowej znalazł się na liście kompetencji lekarza poz/lekarza
rodzinnego) dla swoich pacjentów.
Różnice
te dotyczyły jednak często dosyć kosztownych badań takich jak spirometria,
audiometria, doppler naczyń, czy gastroskopia. Żadna z kas nie dopuszczała możliwości
kontraktowania wyłącznie świadczeń lekarskich bez zabezpieczenia badań
diagnostycznych.
Minimalny
pakiet świadczeń, jakie mógł zakontraktować lekarz rodzinny był zawsze
rozszerzony także o inne świadczenia. 14 kas obligatoryjnie włączyło do
kontraktu transport planowy pacjentów, 12 opiekę nocną i świąteczną, 8
obowiązek wykonywania badań przed przyjęciem pacjenta do szpitala (zwłaszcza
na zabieg operacyjny), 6 pielęgniarstwo i położnictwo środowiskowe czy
rehabilitację. W 9 kasach świadczenia z zakresu pielęgniarstwa i położnictwa
środowiskowego stanowiły opcjonalną część kontraktu. Lekarze rodzinni nie
mogli kontraktować świadczeń z tego obszaru wyłącznie w Świętokrzyskiej
RKCh, jakkolwiek taka opcja dostępna była dla publicznych zakładów opieki
zdrowotnej.
Trzy
kasy, tj. Dolnośląska, Łódzka i Pomorska obligatoryjnie stosowały system
budżetu powierzonego w dyspozycji lekarza poz (tzw. fund-holding) z
przeznaczeniem na świadczenia specjalistyczne. Obszar świadczeń
specjalistycznych objętych tym systemem był również różnie definiowany, często
mało precyzyjnie określony, co powodowało liczne kontrowersje i
nieporozumienia. Szczegółowe informacje na temat obligatoryjnego i
opcjonalnego zakresu świadczeń, dostępnych w kontraktach z poszczególnymi
kasami chorych przedstawia tablica poniżej.
Jak
z tego wynika, każda z 17 kas chorych stosuje własne kryteria do określenia
rzeczowej zawartości pakietów świadczeń (produktu) w zakresie poz
konsumowanych przez ubezpieczonych. Efektem tego stanu rzeczy jest międzyregionalne
zróżnicowanie zakresu usług świadczonych na rzecz ubezpieczonego w zakresie
podstawowego „filara opieki zdrowotnej”, z jakim zwykło się utożsamiać
podstawową opiekę zdrowotną. Czy w takiej sytuacji można mówić o
zrealizowaniu konstytucyjnej zasady równości w dostępie do świadczeń
zdrowotnych, skoro obywatele, w zależności od kasy chorych, w której są
ubezpieczeni otrzymują różne pod względem rzeczowym produkty — pakiety świadczeń
zdrowotnych?
Z identyczną sytuacją spotykamy się także w zakresie lecznictwa otwartego specjalistycznego oraz lecznictwa stacjonarnego. Zróżnicowanie to można prześledzić na podstawie poniżej prezentowanych danych.
|
Kasa |
Opieka
lekarska z diagnostyką laboratoryjną i obrazową |
Pielęgn.
Środow. |
Położnictwo
środow. |
Rehabilitacja |
Opieka
nocna i świąteczna |
Badania
przedszpitalne |
Transport
planowy |
Konsultacje
specjalistyczne |
Inne |
|
Dolnośląska |
■ |
■ |
■ |
|
1-
tylko świąteczna |
|
■ |
■ |
■ c
|
|
Kujawsko
– Pomorska |
■ |
□ |
□ |
|
■ |
|
■ |
|
|
|
Lubelska |
■ |
□ |
□ |
|
■ |
■ |
■ |
|
|
|
Lubuska |
■ |
■ |
■ |
|
|
■ |
|
|
■ s
|
|
Łódzka |
■ |
■ |
■ |
■ |
|
|
■ |
■ |
■
a, s, + |
|
Małopolska |
bez
diagnostyki obrazowej |
□ |
□ |
□ |
■ |
■ |
■ |
|
|
|
Mazowiecka |
bez
diagnostyki obrazowej |
□ |
□ |
□ |
■ |
■ |
■ |
|
■ c
|
|
Opolska |
■ |
■ |
■ |
■ |
■ |
■ |
■ |
|
|
|
Podkarpacka |
■ |
□ |
□ |
|
■ |
|
■ |
|
■
s, d |
|
Podlaska |
■ |
□ |
□ |
|
|
|
■ |
|
|
|
Pomorska |
■ |
■ |
■ |
■ |
■ |
■ |
■ |
■ |
■
a, c |
|
Śląska |
■ |
■ |
■ |
■ |
■ |
|
■ |
|
■
a, s |
|
Świętokrzyska |
■ |
|
|
■ |
■ |
■ |
■ |
|
■ cc, s |
|
Warmińsko
–Mazurska |
■ |
□ |
□ |
■ |
■ |
■ |
■ |
|
|
|
Wielkopolska |
■ |
□ |
□ |
|
■ |
|
|
|
|
|
Zachodnio-pomorska |
■ |
□ |
□ |
|
■ |
|
■ |
|
|
■ - obligatoryjna część kontraktu, □ - opcjonalna część kontraktu, a – audiometria, c – cytologia szyjki macicy, cc – cytologia szyjki i czystość pochwy, d – doppler naczyń, s - spirometria
3. Zaprojektowanie usługi i jej kontrola
3.1. Zaprojektowanie usługi
Zaprojektowanie
usługi w głównej mierze należy do zadań świadczeniodawców, czyli
wszystkich podmiotów zajmujących się świadczeniem usług zdrowotnych w
systemie opieki zdrowotnej. Określając rzeczowy wymiar każdej z usług, świadczeniodawca
musi określić nie tylko jej poziom jakościowy, jaki sam może zapewnić, ale
jednocześnie taki, który spełnia wymagania stawiane przez nabywców usług:
instytucjonalnych — kas chorych, z którymi podpisywane są kontrakty na świadczenia
zdrowotne oraz indywidualnych — osób prywatnych. Można więc stwierdzić, że
istotą projektowania usługi jest połączenie potencjalnych możliwości świadczeniodawcy
— z jednej strony, a z drugiej — potrzeb i oczekiwań pacjentów oraz wymagań
nabywców świadczeń4.
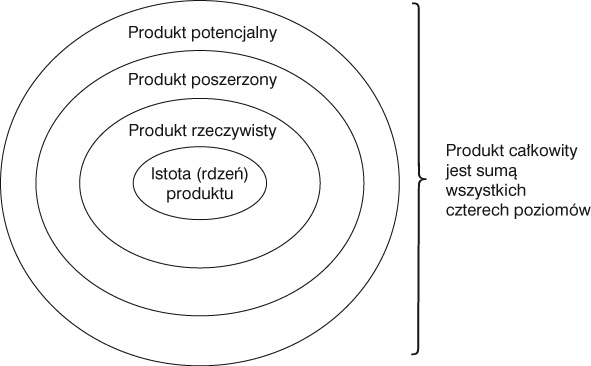
Projektując
usługę należy mieć na względzie cztery poziomy:
•rdzeń
produktu — usługi, stanowi istotę korzyści wynikającej z zaspokojenia określonej
potrzeby,
•produkt
rzeczywisty — istota korzyści plus niezbędne minimum związanych z nią
oczekiwań, które muszą być spełnione,
•produkt
poszerzony — dodanie pewnych cech czy wartości — narzędzie różnicowania
oferty,
•produkt
potencjalny — wszelkie teoretycznie możliwe udogodnienia (cechy, korzyści)
związane z usługą mające na celu pozyskanie nowych nabywców.

Rys.
3. Koncepcja produktu całkowitego
Źródło: M. Dobska, P. Dobski, op.cit., s. 203.
Koncepcję
tę można odnieść do usługi medycznej.
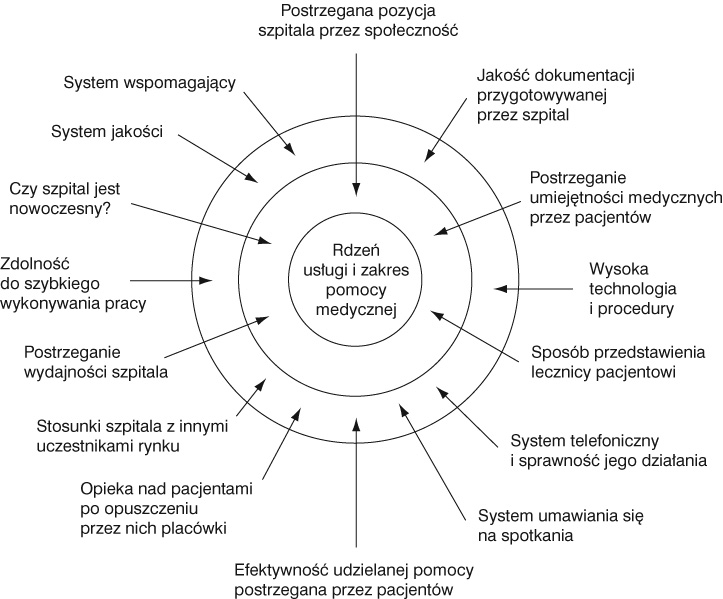
Rys.
4. Trzy poziomy produktu dla usługi medycznej
Źródło:
M. Dobska, P. Dobski, op.cit., s. 204.
Projektując
usługę w jej praktycznym aspekcie, powinniśmy zwrócić szczególną uwagę
na jej zakres rzeczowy i wewnętrzną strukturę. Natomiast na jakość tej usługi
składa się głównie proces jej świadczenia oraz uzyskiwany efekt5.
Dobrze zaprojektowana usługa może wyróżniać się istotnie spośród takich
samych funkcjonujących na rynku. Na przykład zabiegi tzw. chirurgii jednego
dnia — obok faktu, że składają się na nie takie same procedury medyczne
oraz wykonywane są podobnie, jeśli nie tak samo — różnią się między sobą
pod względem oceny jakościowej. Ta sama usługa może się bowiem różnić
samą prezentacją, profesjonalną obsługą lub świadczeniem jej np. w czasie
odpowiadającym potencjalnemu pacjentowi.
Aby
jednak efektywnie zaprojektować usługę medyczną, należy swoje decyzje oprzeć
na wynikach badań marketingowych. Pomysł na skonstruowanie usługi może
pochodzić z dwóch źródeł. Po pierwsze z analizy własnych doświadczeń,
znajomości praktyk stosownych przez konkurencję oraz innych dostępnych i
przetworzonych danych — czyli badań wtórnych. Drugim źródłem mogą być
badania pierwotne, są one jednak bardzo kosztowne i dlatego częstokroć czeka
się na okazję, że ktoś takie przeprowadzi: może Ministerstwo Zdrowia, kasy
chorych, fundacje zdrowotne lub inni sponsorzy, np. koncerny farmaceutyczne. Jak
widać, korzystanie z tego źródła jest ograniczone, dlatego działy
marketingowe świadczeniodawców — nie czekając na takie okazje — powinny
samodzielnie prowadzić monitoring zarówno własnych działań rynkowych, jak i
stosownych przez konkurencję.
Dane
niezbędne do zaprojektowania usługi mają zróżnicowany charakter, począwszy
od charakterystyki demograficznej pacjentów, ich zachowań i preferencji, a kończąc
na informacjach dotyczących systemów komunikacyjnych i organizacyjnych
funkcjonujących wśród konkurencji. Jeżeli jednak do chwili obecnej świadczeniodawca
nie podejmował żadnych działań w tym zakresie, to cały proces tworzenia świadczenia
medycznego polega na zaprojektowaniu nowego, adekwatnego do jego charakteru i możliwości,
„łańcucha jakości” świadczonych usług.
Mniej
radykalnym i czasochłonnym posunięciem jest przeprojektowanie istniejącego
„łańcucha jakości”, o czym będzie mowa w dalszej części opracowania.
Zmiany dotyczyć będą wówczas innej niż dotychczasowej organizacji zasobów
kadrowych, posiadanej aparatury i sprzętu medycznego, czy określenia na nowo
czynności składających się na świadczenie usługi, ale jednak w kategoriach
preferowanych przez pacjentów. O tym które
z
działań jest bardziej odpowiednie wskazuje faza cyklu, w której znajduje się
usługa.
Część
usług medycznych, tak jak każdy produkt marketingowy, ma swój określony cykl
życia, czyli okres od momentu jej wprowadzenia na rynek aż do całkowitego
wycofania go ze sprzedaży. Jest to zatem okres,
w
którym znajduje ona akceptację nabywców. Cykl ten obejmuje cztery fazy:
•wprowadzenie
usługi na rynek — faza innowacji,
•wzrost
sprzedaży — rozwoju usługi,
•dojrzałość,
•spadek
sprzedaży.
Jak
wynika z przebiegu krzywej w każdej fazie życia usługi inaczej kształtuje się
wielkość sprzedaży i zysku. Z punktu widzenia firmy istotnym jest zatem, jak
długo usługa będzie pozostawała w danej fazie. Firma zatem ma możliwość
podjęcia działań w celu wydłużenia faz najbardziej korzystnych i skrócenia
niekorzystnych.
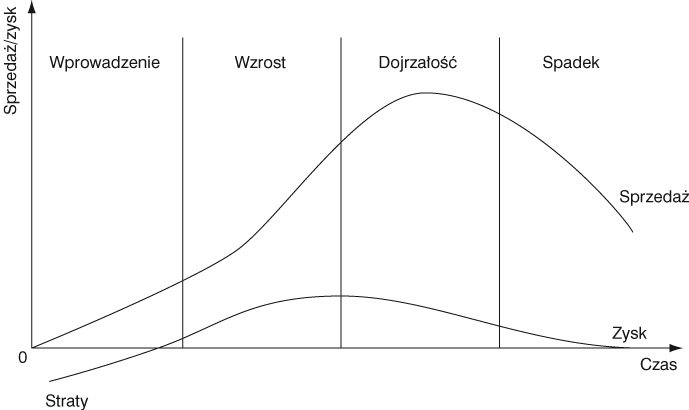
Rys.
5. Fazy cyklu życia produktu-usługi
Źródło:
I. Penc-Pietrzak, Strategie zarządzania
marketingiem. Warszawa 1999, s. 97.
Jednostka
musi dostosować swoje działania — czyli przyjąć odmienną strategię dla
każdej z faz cyklu życia6.
Faza pierwsza to faza wprowadzania usługi na rynek — faza innowacji. Usługa
pojawia się na rynku po raz pierwszy. Sprzedaż w tej fazie jest niska, co
wynika z niewielkiej znajomości usługi wśród konsumentów. Jest ona kupowana
przez stosunkowo niewielką liczbę nabywców, poszukujących nowości
(innowatorów). Głównym zadaniem jednostki oferującej usługę jest
stymulowanie popytu przede wszystkim poprzez informowanie potencjalnych klientów
o nowej usłudze, skuteczne zachęcanie ich do zakupu — korzystania i
zapewnienia dostępności. W tej fazie dostawca świadczeń zdrowotnych
obserwuje reakcje klientów na wprowadzona usługę w celu jak najlepszego
dostosowania jej do potrzeb rynku. Jest to faza, w której świadczeniodawca
ponosi duże nakłady w związku z opracowaniem nowej usługi i stosunkowo
wysokimi wydatkami na promocję. W rezultacie faza ta charakteryzuje się niskim
poziomem zysku, a nawet mogą wystąpić straty. W przypadku usług medycznych
innowacja oznacza wprowadzenie udoskonalenia usługi zarówno pod względem
technicznym, technologicznym jak i efektywności świadczenia, chociaż innowacją
może być także usługa świadczona w sposób bezpieczniejszy dla zdrowia
pacjenta.
W
fazie drugiej, tj. wzrostu sprzedaży — rozwoju usługi, nowe usługi są akceptowane
przez coraz szersze grupy nabywców, a popyt na nie zaczyna szybko rosnąć.
Tempo wzrostu sprzedaży jest wysokie i stale rośnie. W fazie tej powinien nastąpić
zwrot nakładów związanych z wprowadzeniem usługi na rynek. Rosnąca skala
produkcji sprzyja osiąganiu zysku. Niższy jest także koszt wytworzenia usługi.
Należy mieć na względzie, że pod koniec tej fazy następuje nasilenie
konkurencji, która powiela usługę, a nawet stara się ją udoskonalić (tzw.
twórcze kopiowanie). Dla usługi faza wzrostu sprzedaży (rozwoju usługi) jest
fazą krytyczną z punktu widzenia jej przetrwania na rynku. W tej fazie usługa
musi umocnić swoją pozycję na rynku i muszą zwrócić się nakłady
poniesione w fazie pierwszej.
Jeżeli
warunki te nie zostaną spełnione można sądzić, że usługa nie odpowiada
potrzebom rynku. W fazie wzrostu sprzedaży firma powinna przede wszystkim rozważyć
możliwość wejścia na nowe segmenty rynku, doskonalenia poziomu jakości usługi,
zwiększenia jej dostępności, wprowadzenia
modyfikacji usługi oraz wprowadzenia usług komplementarnych. Można także w
tej fazie rozważyć obniżenie ceny usługi zachęcając do korzystania z niej
klientów wrażliwych na cenę. Najogólniej rzecz biorąc, w systemie opieki
zdrowotnej rozwój usługi jest to czas, w którym usługa na początku zaczyna
być świadczona na wyższych poziomach referencyjnych (regionalnych), a potem
lokalnie — czyli że zaczyna się rozprzestrzeniać.
Faza dojrzałości
jest najdłuższą w cyklu życia usługi-produktu. Jest to faza, w której usługa
dostępna jest powszechnie. Tempo wzrostu sprzedaży jest w tym przypadku coraz
wolniejsze. Usługa jest znana wśród konsumentów, a na rynku znajduje się
wiele podobnych usług. W tej fazie zasadniczym jest poszukiwanie udoskonaleń,
zwiększających korzyść klienta. Na początku fazy dojrzałości oferujący
usługę starają się przedłużyć okres jej życia stosując rozmaite działania,
takie jak rozległa sieć dystrybucji mająca na celu zapewnienie dostępności,
dotarcie do nowych segmentów rynku.
W
wyniku nasycenia rynku, pojawienia się lepszych usług, usługa przechodzi w fazę
spadku sprzedaży. Sprzedaż gwałtownie maleje, rosną koszty jednostkowe,
zyski powoli przechodzą w straty. Schyłek czy starzenie się usługi to
moment, kiedy dotychczasowa usługa zaczyna być zastępowana nową (np.:
wprowadzenie laparoskopii w miejsce chirurgicznego zabiegu usuwania kamieni żółciowych).
Z punktu widzenia firmy istotnym jest przeanalizowanie przyczyn spadku sprzedaży
i podjęcie decyzji co do dalszych losów produktu-usługi.
Analizując
cykl życia należy podkreślić, że nie wszystkie usługi przechodzą przez
wymienione fazy, oraz że charakteryzują się one niejednakowym cyklem życia.
W tym kontekście nasuwa się pytanie — jakie znaczenie dla dostawcy świadczeń
zdrowotnych ma analiza cyklu życia produktów-usług. Pozwala ona przede
wszystkim na:
•określenie
konkretnej fazy życia w jakiej znajduje się usługa pozwala zastosować właściwą
strategię marketingową,
•pozwala
podjąć działania mające na celu przedłużenie cyklu życia,
•pomaga
ocenić, czy struktura portfela jego działalności jest właściwa.
Należy
mieć jednocześnie na względzie, że równoczesne wytwarzanie usług znajdujących
się w tej samej fazie cyklu życia obdarzone jest dużym ryzykiem. Należy więc
tak projektować ofertę, aby w sytuacji gdy jedne usługi znajdują się w
fazie spadku, inne znajdowały się w fazie wprowadzania czy dojrzałości.
A
oto propozycje w zakresie kryteriów przy projektowaniu usługi medycznej w
lecznictwie stacjonarnym:
1.Czas
trwania usługi.
2.Sposób
świadczenia usługi:
•Kompleksowa
dla pacjentów ostrych,
•Zindywidualizowana
dla pacjentów pozostałych.
3.Skład
zespołu świadczącego usługę
•Lekarze
— specjalność,
•Pielęgniarki.
4.Wyposażenie
aparaturowo-sprzętowe izby przyjęć.
5.Komunikacja
z działami diagnostycznymi i laboratorium.
6.Zakres
procedur medycznych świadczonych dla pacjentów ostrych.
7.Zakres
procedur medycznych świadczonych dla pacjentów pozostałych.
Pobyt
pacjenta w szpitalu:
W
oddziale IOM:
W
zależności od stopnia zagrożenia życia:
1.Ustalenie
postępowania w danym przypadku chorobowym.
2.Zakres
procedur medycznych przewidzianych dla danej grupy przypadków chorobowych.
3.Personel
medyczny wykonujący usługę.
4.Czas
wykonywania poszczególnych procedur medycznych.
5.Komunikacja
z działami diagnostycznymi i laboratorium.
W
oddziałach pozostałych:
6.Ustalenie
postępowania w danym przypadku chorobowym.
7.Zakres
procedur medycznych przewidzianych dla danej grupy przypadków chorobowych.
8.Personel
medyczny wykonujący usługę.
9.Czas
wykonywania poszczególnych procedur medycznych.
10.Komunikacja z działami diagnostycznymi i laboratorium.
4. Jakość usługi medycznej
4.1. Zarządzanie jakością
Skuteczne
zarządzanie jakością usług jest aktualnie jednym z najistotniejszych wyzwań
o charakterze strategicznym, stojących przed jednostkami służby zdrowia. W
warunkach polskich podniesienie poziomu opieki medycznej (zwłaszcza w sektorze
publicznej służby zdrowia) wydaje się realne. Wymaga to jednak wskazania na
priorytet jakości. Powszechne przekonanie, że brak środków finansowych
utrudnia realizacje tego celu nie jest do końca prawdziwe, istnieją bowiem
bezinwestycyjne możliwości poprawy jakości świadczeń zdrowotnych, a także
w wielu przypadkach potrzebna jest modyfikacja rozdziału środków, którymi
dysponujemy na rzecz poprawy jakości. Zatem rozpatrywanie „dbałości” o
jakość w kategoriach luksusu generującego wyłącznie większe koszty —
wydaje się nie do końca uzasadnione.
Z
oczywistych względów wysoką jakością usług medycznych zainteresowany jest
przede wszystkim pacjent. Niestety nie ma on możliwości skutecznego oddziaływania
na świadczeniodawcę. Jednakże jednostki medyczne jako podmioty działające
na konkurencyjnym rynku winny być także żywotnie zainteresowane
„ulepszaniem” jakości świadczonych usług. Dostarczanie bowiem usług o
wysokim poziomie jakości jest skutecznym sposobem ich wyróżniania na tle
ofert konkurencji, a tym samym pozyskiwania klientów/pacjentów.
Pojęcie
jakości usług, w tym także usług medycznych, nie jest jednoznacznie
definiowane. Należy mieć na uwadze, że obejmuje ono wiele aspektów, zarówno
związanych z opieką nad pacjentem, jak również funkcjonowania placówki i
procesów obsługi. Oznacza to w praktyce, że ta sama usługa może być różnie
oceniana pod względem jakości przez różnych pacjentów, którzy stosują różne
kryteria oceny jakości. Jednocześnie pacjenci oceniają jakość usług
subiektywnie i relatywnie, porównując oferowane usługi w relacji do innych, z
których na przykład wcześniej korzystali.
Odpowiedź
zatem na pytanie: co składa się na jakość usługi medycznej nie jest sprawą
prostą, a pełny jej pomiar jest praktycznie utrudniony.
Najczęściej
wymienia się następujące czynniki jakości usług, które można odnieść
także do jakości usług medycznych7:
•Materialność
— wygląd urządzeń fizycznych, wyposażenie, personel, materiały
informacyjne;
•Dostępność
— lokalizacja, łatwość znalezienia drogi, dostępność personelu
kontaktowego, szerokość i głębokość oferty, czas jaki może przeznaczyć
personel dla każdego z pacjentów, dostępność udogodnień;
•Estetyka
— wygląd środowiska, w jakim świadczona jest usługa, jego komponenty,
dobór personelu, sposób prezentacji określonej usługi;
•Dbałość/pomocniczość
— stopień udzielania pomocy przez personel kontaktowy, stopień
zainteresowania i zaangażowania personelu, gotowość obsługi — niesienia
pomocy;
•Troska
— uwaga, cierpliwość, sympatia okazywana pacjentom, dbałość
o wygodę pacjenta, komfort
psychiczny;
•Czystość/schludność
— stan utrzymania materialnych komponentów pakietu usług, tj. otoczenia, dóbr,
udogodnień, personelu;
•Komfort
— fizyczna wygoda środowiska usługowego i udogodnień;
•Zaangażowanie
— widoczne zaangażowanie personelu, pracowitość, sumienność, wyrażanie
satysfakcji z wykonywanej pracy;
•Porozumiewanie
się — umiejętność porozumiewania się z pacjentem
w sposób dla
niego zrozumiały, klarowny, spójny, logiczny, rzetelność udzielanych
informacji, zdolność do słuchania i rozumienia pacjentów, traktowanie ich
imiennie, a nie w kategoriach kolejnego „przypadku chorobowego”;
•Fachowość
— wprawa i profesjonalizm w świadczeniu usługi, właściwe wykonywanie
życzeń pacjentów, znajomość świadczonej usługi ze strony personelu,
udzielanie pacjentom dobrych, rozsądnych rad, ogólna zdolność i gotowość
do wykonywania dobrej pracy;
•Uprzejmość
— szacunek i dobre maniery, okazywane podczas świadczenia usługi przez
personel kontaktowy, w czasie interakcji z pacjentem, dyskrecja ze strony
personelu;
•Elastyczność
— skłonność usługodawcy do poprawy, a nawet zmiany istoty usługi i
korzyści z niej wynikających w celu jak najlepszego zaspokojenia potrzeb
pacjenta;
•Życzliwość
— osobista przystępność personelu kontaktowego, serdeczność, życzliwe
nastawienie, empatia — indywidualne podejście do każdego pacjenta;
•Funkcjonalność
— praktyczność, umiejętność dostosowania do celów
i odpowiedniego poziomu jakości
usługi, udogodnień, aparatury, medykamentów;
•Uczciwość
— bezstronność, obiektywizm, pewność sposobów obsługi;
•Zrozumienie
klienta/pacjenta — ciągłe dążenie do poznania pacjentów i ich
potrzeb;
•Solidność
— solidność ze strony personelu, udogodnień, aparatury i innych dóbr,
dotrzymywanie obietnic składanych pacjentom;
•Wrażliwość
— natychmiastowe reagowanie na pojawiające się potrzeby pacjentów,
minimalizowanie czasu oczekiwania, kolejek;
•Bezpieczeństwo
— osobiste poczucie bezpieczeństwa ze strony pacjenta podczas procesu świadczenia
usługi, zachowanie poufności.
Określenie
czynników determinujących jakość jest warunkiem koniecznym, ale
niewystarczającym dla skutecznego zarządzania jakością. Konieczne jest
ustalenie w miarę możliwości wymiernych norm jakościowych.
W
obszarze usług medycznych sprzyjają temu ustalone procedury, standardy, jako
opisane pakiety korzyści oferowane pacjentowi. Waga ich jest tak znacząca
ponieważ usługi medyczne charakteryzuje wysoki stopień kontaktu z
klientem/pacjentem. W związku z tym postrzegane są one w większości przypadków
jako „proces” (np. leczenie określonej jednostki chorobowej), a nie jako
„produkt” (np. badania diagnostyczne). Określenie jakości „procesu”
jest o wiele trudniejsze niż określenie jakości produktu.
Z
punktu widzenia pragmatycznego ważnym jest, aby jednostki służby zdrowia jako
organizacje nie tylko rozumiały jakość, ale i potrafiły odpowiednio nią
zarządzać. Istotnym w tym zakresie jest:
•określenie
najważniejszych atrybutów jakości usług medycznych z perspektywy
kierownictwa jednostki i pacjenta;
•zidentyfikowanie
luk między pacjentem a kierownictwem w odniesieniu do spostrzeżeń i oczekiwań;
•zrozumienie
implikacji jakie ma dla zarządzania jakością usług usunięcie tych luk.
Najczęściej
występującymi lukami, które powodują dostarczenie usługi o niewłaściwej
jakości są8:
•Luka
pomiędzy oczekiwaniami pacjenta a percepcją kierownictwa. Np. kierownictwo
szpitala nie zawsze dokładnie wie, czego oczekuje pacjent. Może ono sądzić,
że pacjenci chcą, aby poprawiło się żywienie
w szpitalu, choć w rzeczywistości
najważniejsza dla nich (pacjentów) jest szybka i profesjonalna reakcja pielęgniarek.
•Luka
pomiędzy percepcją kierownictwa a określeniem jakości usługi.
Kierownictwo może właściwie odczytywać wymagania pacjentów, lecz nie
ustanawia wystarczającego standardu oferowanych usług. Np. administracja
szpitala może nakazywać pielęgniarkom, aby szybciej wywiązywały się ze
swoich obowiązków, lecz nie określa precyzyjnie jak to robić.
•Luka
pomiędzy określeniem jakości usługi a poziomem dostarczanych usług.
Przyczyną może być słabo przeszkolony lub przepracowany personel, a w związku
z tym niezdolny lub niechętny do zapewnienia odpowiedniego standardu świadczenia.
•Luka
pomiędzy poziomem dostarczanych usług a formami zewnętrznej komunikacji,
tj. oświadczeniami przedstawicieli firmy, ogłoszeniami, innymi nieosobowymi
formami komunikacji. Jeśli gwarantowano w nich pacjentowi np. komfortowy,
jednoosobowy pokój, a następnie lokuje się go w obskurnej, wieloosobowej
sali, to wówczas poziom dostarczanej usługi znacznie odbiega od usługi
oczekiwanej.
•Luka
powstająca w sytuacji, gdy pacjent stosuje inną miarę w ocenie działalności
jednostki i niewłaściwie postrzega jakość usługi, np. lekarz poprzez częste
odwiedziny u pacjenta może chcieć pokazać swoją troskę o niego, gdy
tymczasem sam pacjent może to interpretować jako wskazówkę, że coś jest
nie w porządku.
Identyfikacja
opisanych luk pozwala skuteczniej rozwiązywać problemy zarządzania jakością.
Skutki tego zarządzania mają, jak wiadomo, wielorakie implikacje. Dotyczą one
co najmniej czterech głównych obszarów9, które przedstawia poniższy
rysunek:
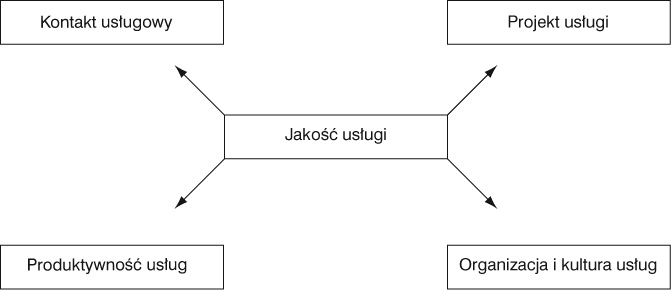
Źródło.
P. Mudie, A. Cottam, op. cit., s. 107.
Kwestie
jakie wiążą się z pierwszym obszarem, tj. kontaktem usługowym, streszczają
się w następujących pytaniach:
•czy
personel obsługujący pacjenta jest kompetentny i uprzejmy?
•czy
znaki informacyjne są widoczne, właściwie umiejscowione i spełniają swoją
funkcję?
•w
jaki sposób pacjent może wpłynąć na przebieg kontaktu usługowego
i pomóc w podniesieniu jakości
tego kontaktu?
•jaki
wpływ może mieć np. teoria scenariusza?
Rozpatrując
przebieg kontaktu usługowego od strony usługodawcy dotykamy z kolei niezwykle
istotnego problemu, jakim jest obsługa pacjenta. Kategoria ta ściśle
determinuje jakość usługi, którą określa się mianem „jakości
funkcjonalnej” (np. czy chirurg wykazuje zainteresowanie i czy wzbudza
zaufanie) w odróżnieniu do „jakości technicznej” (np. czy operacja się
udała)10. Tak więc zarządzając jakością należy mieć na względzie
dość oczywisty fakt, jednak nie zawsze w praktyce dostatecznie postrzegamy, że
pacjent wydaje sąd o jakości usługi zarówno na podstawie jakości
technicznej, jak i funkcjonalnej11.
Niezwykle
istotnym z punktu widzenia jakości jest sam projekt usługi. W tym przypadku
należy ustosunkować się do następujących kwestii:
•czy
usługa jako proces jest dobrze zaprojektowana?
•czy
istnieje graficzny projekt przebiegu tego procesu?
•czy
system ten jest elastyczny?
•czy
i jak dalece projekt ten wymaga indywidualizacji?
Analizując
produktywność usług należy mieć na uwadze związek pomiędzy ilością i
jakością wytworzonych usług oraz jakością środków użytych do ich
wytworzenia. W przypadku usług medycznych oba aspekty mają istotne znaczenie.
Z jednej bowiem strony lekarze skarżą się na dużą liczbę pacjentów, którą
muszą przyjąć w ciągu jednego dnia, z drugiej zaś ograniczoność środków
nie zawsze pozwala na pozyskanie takiej aparatury, urządzeń, technologii, które
w pełni gwarantowałyby wysoką jakość usług. Pytaniami podstawowymi, jakie
rodzą się w tym zakresie są:
•jaka
jest skala zmian zachodzących między zmianami jakości i zmianami liczby świadczonych
usług?
•jak
silna jest to zależność i jaki może mieć wpływ na jakość, np. jeżeli
wzrasta liczba pacjentów przyjmowanych przez lekarza ogólnego?
Związki
jakości usług z ich produktywnością wymagają także ustosunkowania się do
następujących zagadnień:
•jaka
jest przeciętna długość czasu, kiedy łóżko jest puste między kolejnymi
przyjęciami pacjentów?
•jaki
jest stosunek liczby personelu do liczby pacjentów dziennych i pacjentów
szpitala?
•jaka
jest skala przyjęć pilnych, natychmiastowych lub nagłych w odniesieniu do obsługiwanej
populacji?
Równie
istotnym elementem wpływającym na jakość usług medycznych jest organizacja
i kultura usług. Pojawiające się tu pytania to:
•jaki
typ kultury zbiorowej reprezentuje jednostka (funkcji, wsparcia, zadaniowej) i
jaki ma to wpływ na rozumienie istoty świadczonych usług
i celów strategicznych
organizacji?
•jakie
cechy jednostki umożliwiają jej pozytywne reagowanie na potrzeby pacjenta i świadczenie
usług wysokiej jakości?
•jak
kultura zbiorowa wpływa na role ludzi w realizacji poszczególnych zadań oraz
ogólnej strategii jednostki?
Zarządzając
jakością jednostki opieki medycznej powinny wykorzystywać koncepcję
kompleksowego zarządzania jakością TQM (Total
Quality Management), oznaczającą takie zarządzanie całą organizacją,
aby była ona wiodąca na wszystkich obszarach, które są ważne dla pacjenta.
W myśl tej koncepcji waga dla spraw jakości powinna przenikać całą
organizację. Najistotniejszymi elementami TQM są:
•zależne
od pacjenta normy jakościowe,
•istnienie
klientów wewnętrznych (pracownicy organizacji) i klientów zewnętrznych,
•zaangażowanie
na najwyższych szczeblach,
•traktowanie
każdego pracownika jako kontrolera jakości,
•ciągłe
ulepszanie,
•pomiar
(np. analiza Pareto, karty przebiegu procesów, analiza łańcucha jakości).
Działania mające na celu badanie skutków jakości może wspierać także procedura umieszczania pacjenta w centrum procesu i zaznaczanie liczby kontaktów lub tzw. „chwil prawdy”, których mógłby doświadczyć w danej organizacji. Niewątpliwą korzyścią wynikająca z takiego postępowania jest zmobilizowanie świadczącego do zastanowienia się nad tym, jak wszystkie elementy usługi wpływają na jakość. Niezwykle użytecznym w tym zakresie jest prześledzenie tzw. łańcucha jakości. Im bardziej usługa postrzegana jest jako proces, tym bardziej znaczący z punktu widzenia jakości jest jej poziom dostarczania na każdym z etapów tego procesu. Najlepiej ilustruje to właśnie łańcuch jakości.
4.2. Łańcuch jakości i badania marketingowe niezbędne do jego określenia
Terminem
łańcucha jakości określamy proces12, w
którym odbiorca świadczeń medycznych ma bezpośredni kontakt z służbą
zdrowia, począwszy od wszelkich procedur administracyjnych, skończywszy na
wszystkich niezbędnych czynnościach służących uzyskaniu świadczenia
medycznego, z uwzględnieniem częstotliwości korzystania z danych świadczeń.
Stąd niezbędnym wydaje się poznać poprzez
badania marketingowe, wszelkie wydarzenia zaistniałe podczas realizowania określonej
usługi medycznej, co umożliwi skonstruowanie łańcucha jakości na drodze
empirycznej. Głównym celem tych badań jest poznanie wszystkich interakcji
zachodzących podczas realizowania świadczenia pomiędzy pacjentem a służbą
zdrowia, tak aby skonstruować usługę zgodnie z wymogami świadczeniobiorców
(kupujących usługi). Najważniejszymi elementami, które należy zbadać są:
•określenie
momentu, w którym pacjent zdecydował się na skorzystanie
z usługi i sposobu w jaki ma być
ona świadczona,
•określenie
produktu podstawowego np.: zakresu świadczonych usług, korzyści jakie
przyniosą i ewentualne ryzyko, które zaistnieje w przypadku braku popytu na te
usługi,
•określenie
produktu poszerzonego, a więc wszelkich zagadnień wspierających świadczenie
usług,
•zakres
czynności wykonywanych przez rodzinę pacjenta, przyjaciół lub nieformalnych
organizacji pomagających w procesach świadczenia usług medycznych,
•społeczny,
socjalny charakter świadczenia medycznego (z kim pacjent się spotyka oraz rolę
jaką odgrywają poszczególni uczestnicy świadczenia medycznego, itp.),
•psychologiczny
aspekt korzystania z usługi medycznej przez pacjenta (np.: czy pacjent odczuwa
niepokój związany z tym faktem?, jakiego wsparcia potrzebuje?)
•przepływ
informacji między pacjentem a świadczeniodawcą usług zdrowotnych, sposób
zdobywania informacji i zakres tworzonych baz danych,
•dla
sprzedawcy usług medycznych, niezmiernie ważne jest aby poznać przepływ
strumienia pieniężnego, uchwycić wszystkie koszty poniesione na zrealizowanie
świadczenia, włącznie z kosztami wynikającymi z procedur administracyjnych,
•warunki
fizyczne świadczenia usługi medycznej np.: łatwość dojazdu, sposób
transportu, warunki hotelowe czy aparatura medyczna, z którą pacjent ma
styczność,
•poznanie
czynników determinujących podejmowanie decyzji przez lekarza pierwszego
kontaktu, a dotyczące wyboru sposobu leczenia (czy skierować pacjenta bezpośrednio
do szpitala, czy do innej instytucji),
•konstrukcja
profilu odbiorców świadczeń medycznych należących do populacji docelowej
określając: wiek, płeć, zawód, miejsce zamieszkania,
łączenie się w grupy, czyli
dokonanie segmentacji.
Niezmiernie
ważną kwestią jest zidentyfikowanie „punktów krytycznych”, które mają
największy wpływ na to czy zostaną zrealizowane cele podmiotu świadczącego
usługi medyczne z jednoczesnym zaspokojeniem potrzeb pacjenta. Oczywiście precyzja badań zależy od stopnia szczegółowości wcześniej
określonych standardów jakości świadczenia usług.
W
Polsce Ministerstwo Zdrowia określiło zarówno standardy świadczenia usług zdrowotnych nabywanych przez Kasy
Chorych, precyzujące warunki w jakich powinny być udzielane usługi zdrowotne.
Podano wymagania dotyczące13:
•kwalifikacji
personelu wykonującego określonego rodzaju świadczenia
•zakres
jednostek chorobowych jakie mogą (muszą) być leczone w ww. poradni czy
oddziale danego typu,
•zakres
procedur jakie muszą być w stanie wykonać pracownicy danej poradni oddziału
lub nabyć je od innych świadczeniodawców,
•konieczny
zakres wyposażenia w sprzęt medyczny służący do wykonywania ww. procedur
lub dostęp do takiego sprzętu
•minimalne
doświadczenie kliniczne w leczeniu ww. schorzeń.
Podjęto
także prace nad standardami (wytycznymi) postępowania medycznego kierowanymi
przede wszystkim do lekarzy pierwszego kontaktu, które skoncentrowano przede
wszystkim na zagadnieniach zdrowotnych szczególnie istotnych dla populacji
polskiej, tj. chorób przewlekłych. Wyniki pracy zespołów w postaci
wytycznych mają wspomagać decyzje lekarzy dotyczące diagnostyki i terapii
określonych schorzeń, pozwolić na określenie zasad „dobrej praktyki medycznej”, określania
wskaźników jakości opieki zdrowotnej.
Materiał
jaki został opracowany stanowi cenną próbę ustalenia zasad świadczenia sług
zdrowotnych w systemie powszechnego ubezpieczenia zdrowotnego. W poszczególnych
częściach dokumentacji grupy robocze określały jakie
kwalifikacje powinni mieć pracownicy jednostek opieki zdrowotnej, by mogli
wykonywać świadczenia danego typu na rzecz ubezpieczonych. W podobny sposób
określono dostęp do aparatury
medycznej jaki jest konieczny gdy dane świadczenia są wykonywane oraz warunki
lokalowe, w jakich powinny być wykonywane.
Poniżej
przedstawiono kilka przykładów „łańcucha jakości”14, obrazujących
„drogę” jaką musi przebyć pacjent, chcący zrealizować swoją potrzebę
zdrowotną. Proces kontaktu ze wszystkimi elementami placówki służby zdrowia
przedstawiono biorąc za przykład pacjenta, który:
•spotyka
się po raz pierwszy z lekarzem pierwszego kontaktu (lekarzem rodzinnym),
prowadzącym własną praktykę lekarską i kierowany jest bądź do lekarza
specjalisty — także prowadzącego własną praktykę lekarską lub poradni
specjalistycznej przyszpitalnej,
•spotyka
się po raz pierwszy z lekarzem pierwszego kontaktu (lekarzem rodzinnym), świadczącym
usługi zdrowotne w ramach SPZOZ, jako pacjent „ostry” — wymagający
natychmiastowej pomocy medycznej oraz „przewlekły” — nie wymagający
takiej interwencji,
•korzysta
z usług lekarza specjalisty świadczącego usługi zdrowotne w ramach SP ZOZ,
•korzysta z usług zdrowotnych lecznictwa stacjonarnego — oddziału chirurgii ogólnej, jako pacjent „przewlekły i ostry”.
Schemat nr 2. Elementy łańcucha
jakości. Pacjent pierwszorazowy u lekarza pierwszego kontaktu, specjalisty
prowadzących praktykę prywatną
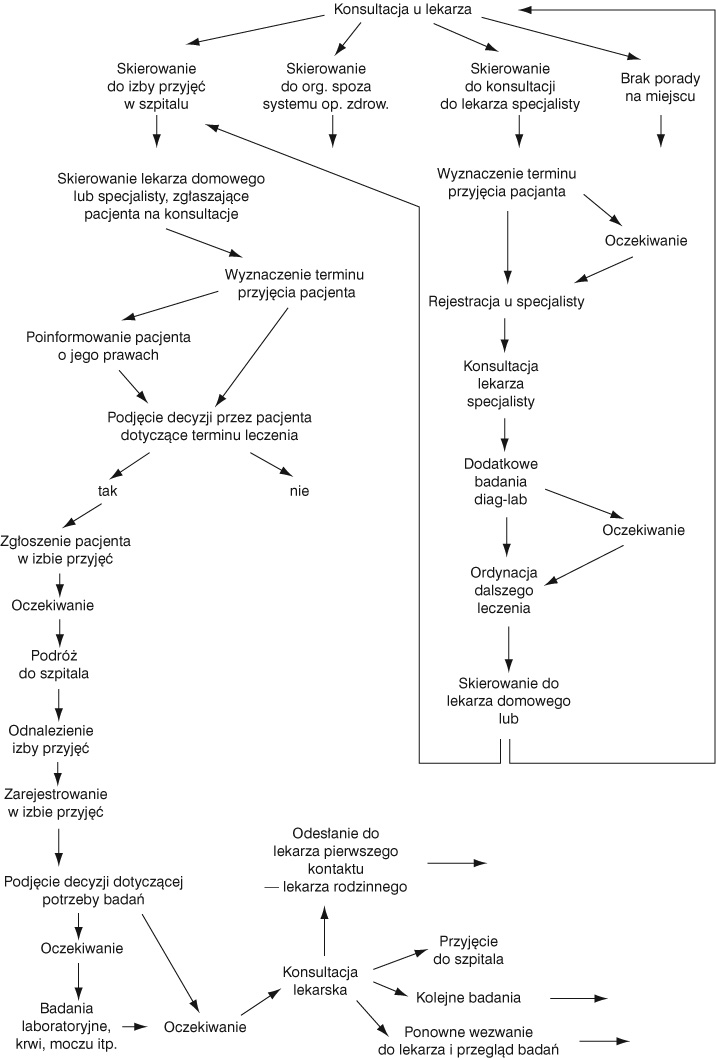
Schemat 3. Elementy łańcucha jakości — SP ZOZ–Lecznictwo otwarte–Pacjent z nagłym zachorowaniem „pierwszorazowy”
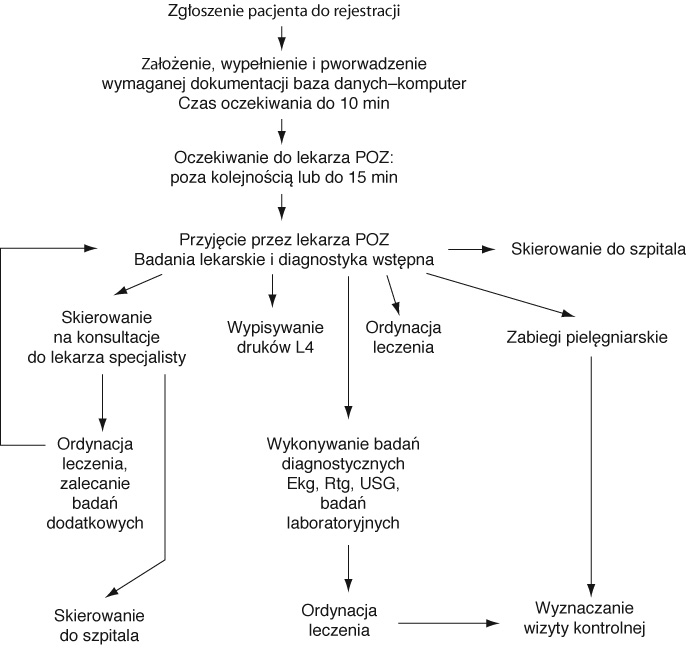
1.Czas
trwania usługi od 0 min. — 15 min. (od momentu przybycia do przychodni do
czasu załatwienia wizyty u lekarza POZ).
2.Sposób
świadczenia usługi — zindywidualizowany:
—badanie
pacjenta, ocena stanu zdrowia, ocena leczenia, ocena zleconych badań i zabiegów,
wypisywanie leków,
—badania
laboratoryjne: indywidualne w zależności od wstępnego rozpoznania
lekarskiego,
—badania
dodatkowe — Ekg, Rtg, USG,
—zabiegi
rehabilitacyjne,
—wizyty
pielęgniarki środowiskowej,
—konsultacja
lekarzy specjalistów.
3.Skład
zespołu świadczącego usługę:
—lekarze
interniści i pediatrzy, lekarze specjaliści,
—pielęgniarki
zabiegowe i środowiskowe,
—pracownicy
rentgenoterapii lekarze i technicy,
—pracownicy
laboratorium — mgr i technicy analityki laboratoryjnej i klinicznej,
—pracownicy
działu rehabilitacji, lekarz rehabilitant — mgr i technicy fizykoterapii,
—pracownicy
rejestracji — pielęgniarki i rejestratorzy medyczni,
—pracownicy
gospodarczy — pomoce laboratoryjne, sprzątaczki.
4.Wyposażenie
— wg Standardów świadczeń zdrowotnych Ministerstwa Zdrowia.
5.Zakres
procedur medycznych świadczonych dla pacjentów według umowy Regionalną Kasą
Chorych.
Schemat
4. Elementy łańcucha jakości — SP ZOZ–Lecznictwo otwarte–Lekarz
specjalista
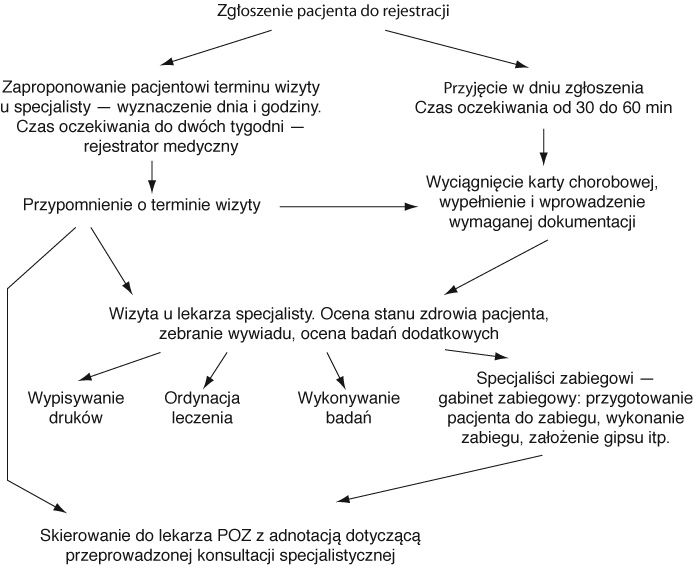
1.Czas
trwania usługi od 30 min–60 min (od momentu przybycia do przychodni do czasu
załatwienia wizyty u lekarza POZ).
2.Sposób
świadczenia usługi — zindywidualizowany:
—badanie
pacjenta, ocena stanu zdrowia, ocena leczenia, ocena zleconych badań i zabiegów,
wypisywanie leków,
—badania
laboratoryjne: indywidualne w zależności od wstępnego rozpoznania
lekarskiego,
—badania
dodatkowe — Ekg, Rtg, USG,
—zabiegi
rehabilitacyjne,
—wizyty
pielęgniarki środowiskowej.
3.Skład
zespołu świadczącego usługę:
—lekarze
specjaliści,
—pielęgniarki
zabiegowe i środowiskowe,
—pracownicy
rentgenoterapii lekarze i technicy,
—pracownicy
laboratorium — mgr i technicy analityki laboratoryjnej i klinicznej,
—pracownicy
działu rehabilitacji, lekarz rehabilitant — mgr i technicy fizykoterapii,
—pracownicy
rejestracji — pielęgniarki i rejestratorzy medyczni,
—pracownicy
gospodarczy — pomoce laboratoryjne, sprzątaczki.
4.Wyposażenie
— wg Standardów Świadczeń Zdrowotnych Ministerstwa Zdrowia.
5.Zakres procedur medycznych świadczonych dla pacjentów według umowy Regionalną Kasą Chorych.
Schemat
5. Elementy łańcucha jakości — SP ZOZ–Lecznictwo zamknięte-Chirurgia ogólna
- pacjent "przewlekły"
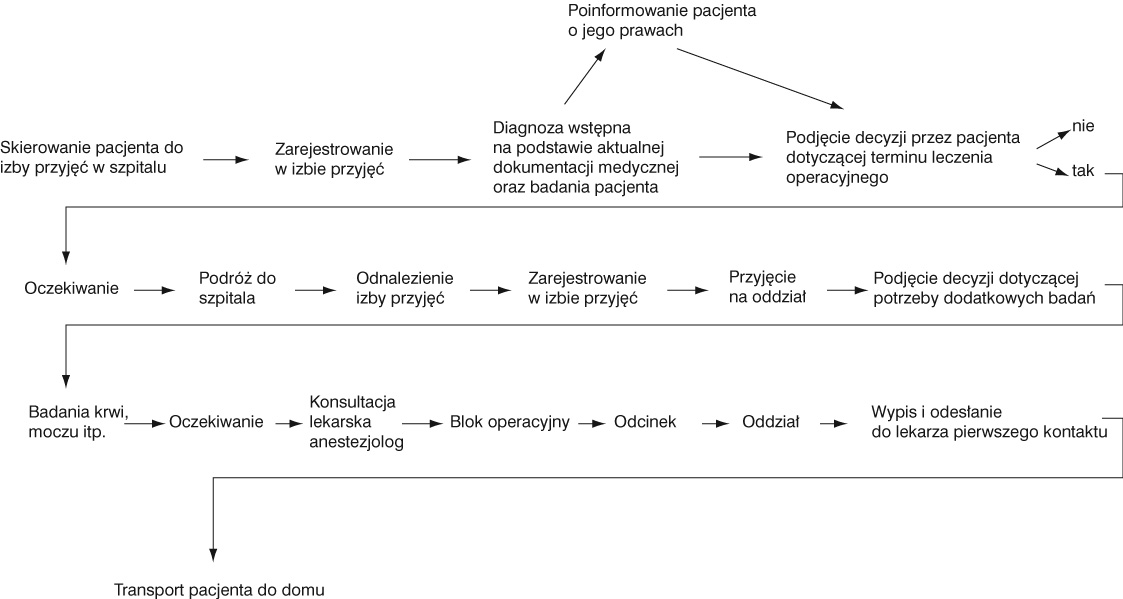
Schemat 5. Elementy łańcucha jakości — SP ZOZ–Lecznictwo zamknięte-Chirurgia ogólna - pacjent "ostry"
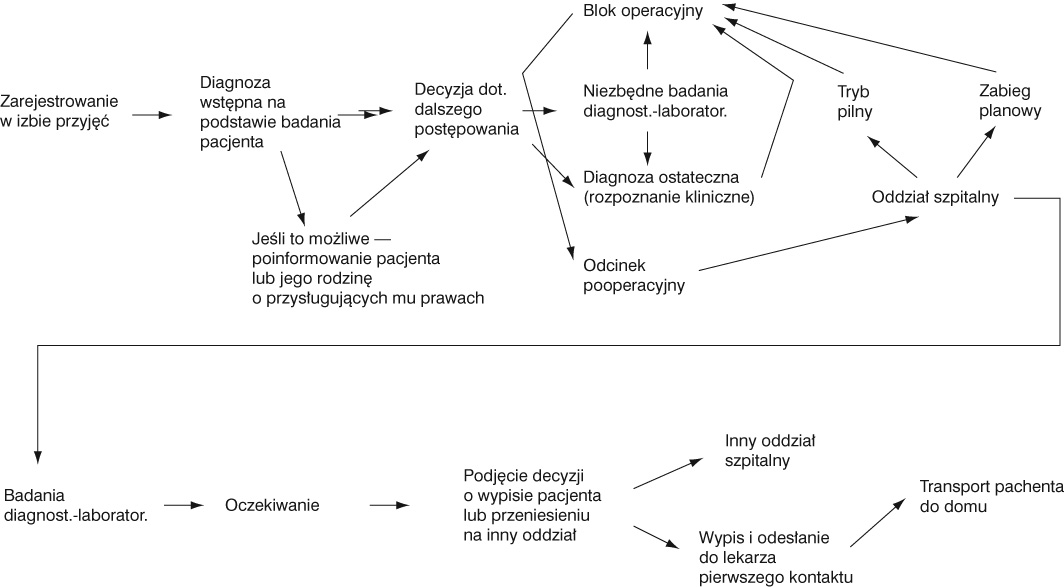
4.2.1. Funkcjonalny i semiotyczny aspekt usługi medycznej w łańcuchu jakości
Konstruując
usługę należy zwrócić uwagę na jej funkcjonalny
i semiotyczny aspekt. Aspekt
funkcjonalny ujmuje usługę w kategoriach praktycznych. Chodzi tu przede
wszystkim o ustalenie sposobu jej świadczenia, potrzebnych narzędzi i sprzętu,
określenie liczby i rodzaju personelu, ustalenie sposobu diagnostyki, zakresu
usług paramedycznych, czy stosowanych środków bezpieczeństwa. Jest to także
organizacja procesu świadczenia tej usługi na którą składają się
procedury przyjęcia, skierowania, rezerwowania miejsca itd. Bardzo ważne jest,
aby przy projektowaniu usługi standardy funkcjonalne były ustalone na wysokim
poziomie. Wypełnienie w 97% każdej, wcześniej ustalonej procedury zapewnia
wysoki standard
w
szpitalu. Ale jeżeli usługa składa się z 5 procedur (wypełnianych w 97%) to
standard usługi spada do 86% (0,975). Jeżeli usługa składa się z np. 22
procedur to pacjent ma 50% mniej szans na uzyskania świadczenia medycznego o
wysokim standardzie15.
Aspekt semiotyczny
określa w jaki sposób praktyczny wymiar usługi wpływa na jej promocję. Jak
wiemy usługa jest składową wielu elementów, zatem wpływ na wrażenie
pacjenta oprócz bezpośredniego świadczenia usługi będą miały takie rzeczy
jak: wygląd szpitala i personelu, atmosfera, czas oczekiwania na usługę, itd.
Dlatego elementy te są nośnikami promocyjnymi, z czego nie wszyscy zdają
sobie sprawę. Np. trzygodzinne oczekiwanie na trzyminutową konsultacje stawia
szpital w bardzo złym świetle, bowiem czas lekarza jest 60-krotnie bardziej
ceniony niż czas pacjenta.
O
ile praktycznego aspektu usługi medycznej nie można zmienić
z
dnia na dzień, to semiotyczny można ciągle ulepszać, np. wypełniając
zapisy umieszczone w karcie praw pacjenta lekarze powinni informować ich o
alternatywnych sposobach leczenia, dając im jednocześnie prawo wyboru
stosowanej terapii, o ile jest ona dostępna w istniejących warunkach na
miejscu.
Kolejny
czynnik aspektu semiotycznego stanowi zakres swobody pacjenta podczas pobytu w
szpitalu, czynnik ten — szczególnie przy pobycie długookresowym — ma duże
znaczenie terapeutyczne i może więcej ważyć niż wszelkie udogodnienia
instytucjonalne16. Jak zatem widać wrażenie
o
usłudze, a tym samym o szpitalu, kształtuje się na podstawie drobnych elementów
i właśnie te elementy są poszczególnymi ogniwami łańcucha jakości. Wiedzę
na ten temat przynoszą badania marketingowe, które powinna prowadzić
jednostka świadcząca usługi zdrowotne. Badania dają w miarę dokładną
charakterystykę pacjentów, bowiem dzięki nim możemy dowiedzieć się, że
starsi pacjenci wolą mieć w pokoju telefon od telewizora (czyli odwrotnie niż
młodzi pacjenci), lubią także porozmawiać z lekarzem o swoim życiu,
rodzinie, chcą aby pomagać im podczas kąpieli, chcą mieć możliwość
poruszania się, wykonywania zwykłych domowych obowiązków itp. Poznanie
zwyczajów, gustów i preferencji potencjalnych pacjentów stanowi klucz do
sukcesu świadczeniodawcy.
Często
pojawiają się bariery przy projektowaniu usług polegające na potrzebie
dokonywania wyboru pomiędzy aspektem funkcjonalnym a semiotycznym. W takim
przypadku priorytet ma zawsze strona funkcjonalna (np. sprawa ubioru personelu
— personel uczestniczący przy operacji nie może, ze względów bezpieczeństwa
nosić „normalnych” ubrań).
Zanim
jednak wprowadzi się usługę medyczną na rynek powinna ona być, jak radzą
marketingowcy, przetestowana. Należy więc:
•sprawdzić
czy świadczenie tej usługi jest zgodne z założonymi celami jednostki
zdrowotnej,
•czy
nowa koncepcja usługi zostanie odebrana z zainteresowaniem zarówno przez kupujących
ją, jak i samych pacjentów,
•jakie
korzyści dla nabywców przyniesie (użytkownicy usługi zaakceptują jej nowość,
mimo jej ograniczeń w dostępność pod warunkiem, że będzie to dla nich
korzystne17.
Po
wykonaniu powyższych czynności usługę należy umieścić w biznes planie i w
strategii firmy oraz przygotować ją do wejścia na rynek w taki sposób, aby
odniosła sukces komercyjny. Po przeprowadzeniu wstępnych testów, należy
wprowadzić wersję pilotażową danej usługi.
Konkludując
można stwierdzić, że w warunkach polskich coraz więcej SP ZOZ-ów przywiązuje
dużą wagę do podnoszenia jakości swoich usług. Jako zasadniczy fundament
dla budowania solidnego systemu zapewniania jakości lecznictwa traktuje się
np. akredytację szpitali, którą otrzymuje coraz więcej placówek.
Akredytacja jako ekspertyza dokonywana przez profesjonalistów stanowi zewnętrzną
metodę oceny jakości i dotyczy zarówno aspektów związanych z opieką nad
pacjentem, jak również funkcjonowania samej placówki. Komplementarną formą
wobec akredytacji jest prowadzenie w coraz większej liczbie placówek badań
opinii i satysfakcji pacjentów. Ułomnością tych badań jest jednak to, że
prowadzone są one na własny użytek przez samych zainteresowanych, tj.
jednostki służby zdrowia (najczęściej przez szpitale). Natomiast dla
zobiektywizowanej oceny i w celach porównawczych powinny one być prowadzone
przez zewnętrznych, niezależnych badaczy, tak jak w przypadku akredytacji.
Ponadto badania te mogłyby mieć wtedy charakter ciągłego, wieloletniego
monitorowania, a nie — jak bywa w praktyce — incydentalnych, uznaniowych
obserwacji. Jednocześnie należy podkreślić, że w procesie akredytacji
ocenie zostają poddane sposób i warunki działania, nie zaś zgodność
stosowanych metod diagnostycznych i terapeutycznych.
Rozumiejąc
najprościej jakość jako „wykonywanie prawidłowych rzeczy i czynności
prawidłowo”, należy udzielić odpowiedzi na dwa podstawowe pytania18:
•Jakie
postępowanie uznać za prawidłowe?
•Czym
jest prawidłowa jego realizacja?
Wiadomo
bowiem, że na ostateczny wynik ma wpływ nie tylko sama metoda diagnostyczna i
terapeutyczna, ale także sprawność w jej stosowaniu i właściwy dobór
chorych. Aby zatem ocenić czy jakość naszego postępowania jest wysoka,
potrzebny jest właściwy pomiar osiąganych wyników (o czym wspominano wcześniej).
Ważnymi krokami na etapie wypracowania sposobów podnoszenia jakości świadczeń
medycznych są także wprowadzenie Karty Praw Pacjenta, Karty Opieki Pielęgniarskiej,
wprowadzanie standardów wielu świadczeń, w tym w ostatnim czasie standardu
profilaktyki i leczenia odleżyn. Należy jednak pamiętać że kwestie związane
z poprawą jakości usług medycznych przekładają się nie tylko na codzienne
działania, ich skuteczność, profesjonalizm i sprawność, ale wymagają także
działań o charakterze ewolucyjnym dającym pożądane
efekty w długim czasie.
Przykład
projektu usługi medycznej tworzonej dla szpitala, przedstawionej jako część
łańcucha jakości.
|
Elementy łańcucha jakości |
Aspekt funkcjonalny |
Aspekt semiotyczny |
|
Zaoferowanie
pacjentowi daty wizyty w szpitalu Oczekiwanie
na przyjęcie do szpitala Transport
do szpitala Droga
do recepcji Recepcja
(izba przyjęć) Decyzje
związane z badaniami wstępnymi. Oczekiwanie
na wyniki badań. Konsultacja
medyczna. |
Wysłania pisemnej oferty w ciągu 7
dni od wizyty pacjenta z konkretną, ustaloną już dokładnie datą. Przyjęcie pacjenta do szpitala musi
się odbyć w ciągu 12 tygodni od daty wystawionej na skierowaniu. Dowieźć pacjenta na czas, nie wcześniej
niż 15 minut przed i nie później niż 5 minut po wyznaczonej godzinie. Powiesić znaki informacyjne widoczne
z 25 metrów we wszystkich miejscach będącymi wejściami do szpitala, a
także umieścić znaki we wszystkich łącznikach, aby pacjent nie czuł
się zagubiony w szpitalu. Kolejka nie większa niż 5 osób lub
czekanie w kolejce nie dłużej niż 5 minut. Ciągła obsługa w recepcji
od 8.00 rana do godz. 17.30. Powinny być zrobione wcześniej,
przed przyjściem na konsultację, na podstawie skierowania lekarza
rodzinnego, jeżeli istnieje historia choroby to także powinna być
przygotowana. 95% pacjentów ma oczekiwać na
wyniki badań krócej niż 30 minut. Wszyscy
pacjenci mają być obsłużeni w tym samym dniu, w którym robione były
badania. |
Wysłanie
listu, a nie urzędowego pisma, załączając informator o szpitalu. W czasie oczekiwania na przyjęcie
przesyłać pacjentowi listy potwierdzające termin przyjęcia i pobytu w
szpitalu, przepraszając jednocześnie za długi okres oczekiwania. Zapewnić pacjentowi bezpieczny i
komfortowy dojazd do szpitala czystym samochodem, z kierowca noszącym
ubranie służbowe. Znaki informacyjne mają być
czytelne, mają zawierać logo szpitala. Recepcja musi być czysta, informacje
dotyczące pacjentów powinny być wywieszone w widocznym miejscu.
Recepcjonistka tłumaczy gdzie pacjent powinien się udać na badania wstępne.
Pacjent powinien być osobiście
poinformowany przez personel medyczny o badaniach i ich sposobie
przeprowadzania Jeżeli pojawi się opóźnienie
personel ma zadania wyjaśnić je. Lekarz powinien przedstawić personel
pomocniczy i siebie. Jeżeli pacjent będzie zadawał pytania dotyczące
przebiegu choroby i sposobu leczenia lekarz musi na nie odpowiedzieć. |
5. Kontrola usługi
W
praktyce bieżąca kontrola planów realizacyjnych usług powinna umożliwić
prowadzenie ciągłej obserwacji, z myślą o bezpieczeństwie pacjenta.
Istotnym bowiem jest upewnienie się, że:
•działalność
usługowa świadczeniodawcy przebiega zgodnie z zaakceptowanym i stosowanym
systemem etycznym,
•dokonywana
jest aktualizacja obowiązującego systemu poprzez odpowiednie szkolenie
personelu, kontrolowanie nowych sposobów i technik leczenia,
•pacjent
uzyskuje wszystkie interesujące go wiadomości dotyczące jego leczenia.
W
interesie świadczącego usługi zdrowotne jest stosowanie takiego systemu zasad
i metod oceny funkcjonowania, aby można było na jego postawie określić postęp
lub zastój oraz rezultaty, które przyczyniły się do odniesienia sukcesu czy
poniesienia porażki. Należy jednak zdawać sobie sprawę z faktu, że nawet
sprawdzone sposoby oceny i kontroli mogą zawierać elementy o dużej dozie
subiektywizmu, czy wręcz fałszu. Dlatego należy oprzeć się także na
innych, niezależnych i obiektywnych opiniach odnośnie uzyskanych rezultatów,
które w efekcie powinny przesądzić o ewentualnym wprowadzeniu elementów
innowacyjnych w procesie świadczenia danej usługi.
Oczywistą
jest sprawą to, że równolegle powinna być prowadzona kontrola
finansowych aspektów prowadzonej działalności, zarówno pod względem
uzyskanych przychodów jak i poniesionych nakładów.
6. Organizowanie marketingu wśród kadry zarządzającej
Istnieje
co najmniej 5 sposobów wewnętrznej organizacji procesu projektowania świadczenia
medycznego i działań marketingowych.
Pierwszy sposób
— to konwencjonalne zarządzanie (nie obligatoryjne dla wszystkich jednostek).
Jest to postępowanie polegające na wewnętrznym planowaniu działania i
realizowaniu go na podstawie wcześniej napisanego biznes planu, ustaleniu
strategii, dokonaniu specyfikacji usług i działaniu
w
oparciu o podpisany kontrakt z nabywcą świadczeń zdrowotnych (kasą chorych).
Osiąganie celów krótko- i długookresowych, określenie specyfikacji usług i
projektowanie świadczenia medycznego nie jest narzucone odgórnie, ale wypływa
z oddziałów szpitalnych. Jednak nadal działalność determinuje odnawialny
kontrakt, a kadra zarządzająca posiada niezmienioną hierarchię.
Przy
dotychczasowym sposobie działania marketing nadaje nowy wymiar działalności
menedżerów i określa nowe cele do realizacji. Mimo, że hierarchia w kadrze
zarządzającej nie uległa zmianie, to na pewno zmieniła się pozycja
marketingu w jednostkach służby zdrowia. Aby jednak realizować założenia
marketingowe należy posiadać kadrę, która na wszystkich szczeblach działalności
będzie funkcjonować zgodnie z przyjętą strategią marketingową.
Drugim sposobem
jest wspieranie wyżej opisanej metody zarządzania kołami jakości, czyli
realizowanie założeń strategii w oparciu o określone wcześniej standardy
jakościowe świadczenia usługi medycznej. „Koła jakości” składają się
z osób, które spotykając się regularnie (dobrowolnie) omawiają dotychczasową
działalność, a także dyskutują nad poprawą świadczenia usługi medycznej.
Spostrzeżenia swe biorą z badań marketingowych, które sami przeprowadzają.
W efekcie powstaje nieformalny system komunikacji marketingowej. Warunkami
realizacji założeń kół jakości umożliwiających osiągnięcie sukcesu są:
—mała
rotacja personelu od momentu nieformalnego ustalenia kół jakości,
—wysokie
morale personelu,
—jasno
sprecyzowany zakres obowiązków i wyraźnie zakreślony obszar działania
poszczególnych kół jakości.
—szerokie
wprowadzenie kół jakości, aby wykrywać jak najmniejsze błędy i niedociągnięcia,
—silna,
niezależna zarządzająca kadra menedżerska nie bojąca się podejmowania
ryzyka, sprawująca ogólną kontrolę i pozwalająca na funkcjonowanie oddziałów
zgodnie z wcześniejszymi ustaleniami, będącymi pomysłami pracowników tych
oddziałów.
Oprócz
ogólnego monitoringu kadra zarządzająca ma za zadanie:
1)wspierać
działanie kół jakości, poprzez współpracę z kadrą szczebla średniego
(chodzi tu o wyjaśnianie roli kół jakości, w realizacji założonych celów
jakie chce się osiągnąć, stosując ten sposób zarządzania.
2)koordynować
działanie kół jakości na terenie szpitala,
3)publicznie
prezentować sukcesy.
4)przeprowadzać
badania pilotażowe, aby sprawdzić przyjęte założenia w praktyce,
5)szkolić
liderów grup roboczych kół jakości wybranych z pośród pracowników, w celu
rozwijania umiejętności komunikacji i zarządzania.
6)publikować
i nagradzać sukcesy.
Podsumowując,
każdy pracownik musi poczuć się częścią składową kół jakości, musi
czuć się potrzebny, ale także i doceniany. Ideą kół jakości jest rozwiązywanie
problemów i usprawnianie funkcjonowania na poziomie oddziałów. To pracownicy
sami powinni zgłaszać swoje zastrzeżenia, uwagi bądź pomysły menedżerom
wyższego szczebla zarządczego. I w tym właśnie tkwi ryzyko, które musi podjąć
kadra menedżerska.
Trzecia metoda — to tzw.
marketing wewnętrzny. W tym przypadku, główną ideą jest ustalenie
wzajemnego obszaru oddziaływania marketingu wśród uczestników procesu świadczenia
usług. W konsekwencji postępowanie to sprowadza się do tego, że na każdego,
począwszy od pacjenta, usługobiorcę czy usługodawcę skierowane są działania
marketingowe.
Czwarta metoda — to
funkcjonowanie Grup Poprawy Jakości (GPJ). Są to grupy zadaniowe powoływane w
celu usprawnienia działań marketingowych, bądź podnoszenia jakości świadczeń.
GPJ same prowadza badania rynkowe. Relacje ze swoich działań zdają bądź
menedżerom, bądź szefowi danego oddziału. W tym rozwiązaniu widać wyraźny
podział na personel medyczny i zarządzający. Ten pierwszy ma większą możliwość
poznania potrzeb pacjentów, ocenienia jak sprawdzają się w praktyce stosowane
procedury medyczne. Grupy zadaniowe powoływane są w celu rozwiązania
konkretnego problemu, albo działają stale. Mają one szerszy zakres niż koła
jakości.
Piąta metoda — to
metoda tzw. systemu struktur wprowadzających. Struktury funkcjonalne jednostki
są w tym przypadku kreowane, wymyślane i nie są zależne, czy narzucone z
zewnątrz. Metoda ta jest stosowana
w
wielu jednostkach służby zdrowia i opieki społecznej w Wielkiej Brytanii.
Polega ona na wprowadzaniu określonej wcześniej ustalonej polityki działania
jednostki na wszystkich jej płaszczyznach: może to być np. polityka
projektowania specyfikacji i projektowania jakości w celu uzyskania jej określonego
poziomu w świadczonych usługach medycznych19. W tym przypadku mogłoby
się na to składać określenie nowego statutu świadczonych usług, nowej
grupy odbiorców, grup nacisku, wolontariuszy, dobrowolnych opiekunów itd.
Marketingowe
metody zarządcze oraz polityka jakości mają tutaj charakter
zdecentralizowany. Metoda ta odróżnia się od innych przede wszystkim większą
swobodą zarówno pod względem organizacyjnym jak i hierarchicznym, jest
bardziej elastyczna ale jednocześnie stosunkowo spójna wewnętrznie.
Prędzej
czy później marketing musi być wprowadzony do codziennej praktyki wszystkich
uczestników systemu opieki zdrowotnej w Polsce, szczególnie zaś świadczeniodawców.
Dopóki na rynku wewnętrznym istnieją konflikty interesu między kupującymi
usługi a sprzedającymi je, dopóki będzie istniała jakakolwiek struktura
organizacyjna na rynku usług medycznych, to każdy twór — samodzielne
publiczne i niepubliczne zakłady opieki zdrowotnej, kasy chorych, itd. — będą
musiały posiadać dział marketingu dostosowany do jego potrzeb. Dział taki
powinien zajmować się:
1)gromadzeniem
odpowiednich danych rynkowych, zezwalających na scharakteryzowanie grupy
docelowej pacjentów oraz przedstawić szacunkowe dane dotyczące środków
finansowych potrzebnych na działania marketingowe,
2)nadzorowaniem
i kontrolą prowadzonych badań marketingowych, opracowywaniem narzędzi umożliwiających
efektywne badanie rynku,
3)przeprowadzeniem
badań na własną rękę, bądź zlecenie ich odpowiedniej firmie
konsultingowej,
4)uzupełnieniem
istniejących danych marketingowych, lub jeżeli takich danych nie posiada, to
wprowadzeniem systemu zbierania danych dotyczących: działalności jednostki,
przeprowadzonych zabiegów itp.
5)kontrolą,
audytem oraz działaniami prowadzącymi do rozwoju audytu w każdym rodzaju działalności,
6)analizą
i prezentowaniem rezultatów badań rynku,
7)ustalaniem
funkcjonalnego i semiotycznego aspektu świadczenia medycznego,
8)inicjowaniem
badań marketingowych oraz testowaniem nowych usług medycznych,
9)pomaganiem
promotorom zdrowia, utrzymywaniem i rozwijaniem komunikacji międzysektorowej,
10)projektowaniem
i realizacją strategii komunikacji opartej na założeniach polityki
zdrowotnej,
11)szkoleniem
personelu w zakresie marketingu, utrzymywania wysokiej jakości świadczonych usług,
kształceniem umiejętności komunikacji pomiędzy wszystkimi uczestnikami
procesów świadczonych usług,
12)uczestniczeniem
podczas określania rodzaju niezbędnych danych i systemu informacji tak, aby
ich zbierane odbywało się sprawnie i efektywnie oraz aby gromadzone były
tylko istotne dane z punktu widzenia prowadzonego marketingu.
Dział marketingu wykonujący wszystkie wyżej wymieniona zadania byłby bezpośrednio odpowiedzialny przed dyrektorem. Należy uświadomić sobie jak ważną funkcję spełnia ten dział i odpowiednio umieścić go w strukturze, oprócz obowiązków wyraźnie określić jego prawa, aby działania jego nie szły w próżnie. Obecnie działy marketingu znajdują się w nielicznych jednostkach, ich zakres zadań nie jest tak szeroki jak opisane jest wyżej. Co więcej w przyszłości tylko duże organizacje zdrowotne będzie stać na utworzenie profesjonalnego działu marketingu, pozostali uczestnicy rynku wewnętrznego będą musieli radzić sobie innymi sposobami.